|
|
#1 |
|
Админ

Регистрация: 20.01.2008
Адрес: Київ
Возраст: 58
Авто: Тойота
Сообщений: 27,200
Сказал(а) спасибо: 3,286
Поблагодарили 6,805 раз(а) в 3,906 сообщениях
|
Начнем с самого, пожалуй, важного – искусственного дыхания. Ведь от того, умеет ли водитель его делать, порой зависит жизнь другого человека.
Почему? Итак, в результате ДТП, когда «лоб в лоб» столкнулись два автомобиля или первый «въехал в зад» второму, или просто машина «случайно» встретилась со столбом (собачку объезжал), водитель может сильно удариться головой о лобовое стекло, а грудью – о руль. Признаки О том, что необходима неотложная медицинская помощь, свидетельствуют отсутствие дыхания (если есть зеркальце, поднесите его ко рту пострадавшего – запотело, значит дышит) и пульса на сонной артерии (сбоку на шее). Если пульса и дыхания нет, а зрачки на свет не реагируют (не сужаются), самое время приступать к искусственному дыханию и закрытому массажу сердца. Подготовка Прежде всего нужно очистить рот пострадавшего. Язык, если он западает, необходимо вытянуть из гортани. Пальцы лучше обмотать платком или бинтом. Придерживая язык, уложите пострадавшего, максимально закинув его голову назад и подложив валик из одежды под плечи (см. рис. 1). Это позволит открыть дыхательные пути. Не подкладывайте валик под голову (см. рис. 2) – в таком положении дыхательные пути перекрываются. Запрокидывать голову можно лишь в том случае, если вы уверены, что шейные позвонки не повреждены. Если не уверены – делайте искусственное дыхание, просто положив человека на ровную твердую поверхность. Салфетки, бинт, платок Искусственное дыхание можно проводить как «рот в рот», так и «рот в нос». Естественно, необходимость коснуться губ чужого человека наверняка вызовет внутренний протест. Но помните – речь идет о жизни и смерти. Кроме того, в автомобильных аптечках всегда имеются бинт, салфетки и приспособление для проведения искусственного дыхания (кусочек ткани или бумаги с клапаном посередине). Даже если нет салфетки или приспособления для искусственного дыхания, на рот пострадавшего можно положить платок или просто лоскут ткани. Искусственное дыхание По возможности воспользуйтесь приемом «рот в рот». Сделав глубокий вдох, равномерно выдохните воздух в легкие лежащего человека. Выдыхать пострадавший должен самостоятельно. Выдыхая воздух в легкие пострадавшего, обязательно зажмите рукой его нос, иначе воздух пойдет не в легкие, а выйдет через нос, и все усилия окажутся напрасными. Выдыхая «рот в нос», зажмите рукой пострадавшему рот. Во время искусственного дыхания следите за его грудной клеткой. Если при вдохе она поднимается, а при выдохе опускается, значит, все идет правильно. Каждый следующий выдох нужно делать через 4-5 с. Закрытый массаж сердца Такой массаж делается поочередно с искусственным дыханием – если человек не дышит и сердце остановилось, одними «вдохами-выдохами» не поможешь. Лучше, чтобы массаж и искусственное дыхание делали два человека. Точка для массажа находится в нижней трети грудины – посередине между ребрами (см. рис. 3). Упираться нужно нижней частью ладоней, положив их одну на другую (см. рис. 4). При массаже сердца нельзя давить на ребра – они достаточно хрупкие, и, переусердствовав, их можно просто сломать. Грудину прижимают по направлению к позвоночнику примерно на 4-5 см, и, зафиксировав в этом положении примерно на 0,5 с, отпускают. Закрытый массаж делают сильными частыми толчками – примерно одно надавливание в секунду или чуть-чуть чаще. Важно! Если пострадавшему помогают два человека, первый должен делать одно вдувание воздуха в легкие, а второй сразу за этим 4-5 надавливаний на грудину и т.д. При оказании помощи одним человеком чередуются два подряд вдувания воздуха и 10-15 надавливаний на грудину. Искусственное дыхание и массаж сердца необходимо продолжать до приезда врачей или пока дыхание человека не восстановится, а в сонной артерии не начнет стабильно (и после прекращения массажа) прощупываться пульс. После или параллельно Для улучшения притока крови к сердцу и головному мозгу нужно скатать небольшой валик из одежды и подложить его под ноги пострадавшего. Если, кроме вас, помочь некому, валик под ноги кладите только после того, как сердце пострадавшего начнет биться и он станет дышать. Накройте больного чем-то теплым. В случае, когда человек начал дышать, но по-прежнему не приходит в сознание, смочите кусочек ваты или салфетку раствором аммиака (есть в аптечке) и поднесите к носу пострадавшего. Вызывать «скорую» нужно сразу же после происшествия. Попросите, чтобы это сделал кто-нибудь, кто не участвует в оказании первой медицинской помощи (пассажиры, пешеходы, водители других машин). Если вызвать «скорую» некому, сделайте это сами, но только после того как сердцебиение и дыхание пострадавшего восстановится. Первая помощь при травмах и неотложных состояниях. Черепно-мозговая травма. К травмам черепа относятся сотрясение головного мозга, ушиб головного мозга и внутричерепные гематомы (кровоизлияния). Их признаки - некоторые или все из перечисленных симптомов: · боль в месте травмы; головная боль; помутнение сознания, сонливость, обморок; деформация черепа; синяки, шишки, вмятины на черепе; кровотечения из ушей, носа, рта; скальпированные раны, обычно кровоточащие; выделение бесцветной или розоватой жидкости из носа или уха; «симптом очков» или «глаза енота» - синяки вокруг глазниц (появляются спустя несколько часов). Поврежденная мозговая ткань начинает отекать и через 6 - 18 часов могут появиться следующие симптомы: · тошнота, рвота; судороги; потеря сознания; потеря памяти; агрессивное поведение; нарушения зрения; потеря равновесия; разный размер зрачков; слабость мышц или паралич. Что делать? · пошлите кого-нибудь за скорой помощью, оставайтесь с пострадавшим; · оцените степень нарушения сознания (открывает ли глаза, отвечает ли на вопросы). · если он в сознании - запретите двигаться; · если он без сознания, то оцените его дыхание и пульс: при серьезных сомнениях в их наличии срочно начинайте сердечно-легочную реанимацию. · зафиксируйте шейный отдел позвоночника, обложив его по бокам свернутыми одеялами или чем-либо подобным; · при рвоте или позывах к ней бережно (лучше не в одиночку) поверните пострадавшего на бок, не перемещая голову и шею относительно туловища (строго одновременно!). · если на голове есть кровоточащая рана, не прижимайте ее тампонами и тугими повязками (возможно в глубине раны есть дефект костей черепа и открытый мозг!). Попытайтесь прижать пальцем височную артерию на стороне травмы - если кровоточат мягкие ткани волосистой части головы, то часто такое кровотечение останавливается само; · обработайте кожу вокруг раны антисептическим раствором ); · положите на рану стерильную салфетку , закрепив ее бинтовой повязкой; · приложите холод к месту ушиба головы; · избегайте транспортировать пострадавшего куда-либо, если ему не угрожает дополнительная опасность; ВНИМАНИЕ! При проведении реанимации вместо запрокидывания головы следует вывести кпереди нижнюю челюсть - это менее опасно при сопутствующей травме шеи! Повреждения грудной клетки. У водителей транспортных средств чаще всего причина переломов грудины и ребер это удар о рулевое колесо при лобовом столкновении. У пешеходов - переезд колесом автомобиля грудной клетки. Травма груди может сопровождаться переломом ребер - чувствительность и припухлость в месте перелома, поверхностное дыхание, усиление боли при глубоком дыхании и кашле. Пневмоторакс - избыточное скопление воздуха в грудной полости, если сломанное ребро протыкает легкое. Он может быть открытым, когда имеется проникающая рана грудной стенки или закрытым, когда воздух не выходит через рану, а скапливается в грудной полости, оттесняя сердце - это более тяжелое осложнение. Признаки пневмоторакса: сильная одышка; боль в груди; частое дыхание; синюшность кожи; возбуждение; пробулькивание воздуха в ране при открытом пневмотораксе; «скрип снега» при ощупывании кожи вокруг места травмы. Что делать? · Контроль сознания, дыхания, пульса; начать реанимацию при сомнениях в их наличии; · Вызвать помощь; · Если есть дыхание и пульс - придать полусидячее положение с опорой на травмированную половину груди; · Если на груди есть рана из которой выходит воздух, немедленно плотно закрыть ее ладонью, обработать кожу вокруг раны , закрыть рану воздухонепроницаемым материалом (полиэтилен, клеенка, повязка ), края ее герметично заклеить пластырем , фиксировать повязку широким трубчатым бинтом. · Не стягивать грудь тугим бинтованием! · Приложить холод к месту перелома ребер не менее, чем на 15 минут. · Обезболивающие с осторожностью, чтобы уменьшить интенсивность боли; · Транспортировать в полусидячем положении с опорой на поврежденную сторону, наблюдая за сознанием, дыханием и пульсом. Переломы, вывихи. При наезде на пешехода могут быть «бамперные» переломы голеней (легковой автомобиль) или бедер (грузовой автомобиль); при переезде колесом - разнообразные переломы конечностей, опасные переломы костей таза. Опасность для жизни представляют переломы позвоночника, особенно его шейного отдела. Общие признаки: боль; припухлость; деформация конечности; укорочение конечности; неестественное положение ее; при бережном ощупывании усиливается боль, слышен хруст отломков кости; пострадавший не может двигать рукой или ногой или испытывает при этом усиление боли. При открытом переломе в ране могут быть видны отломки кости, может быть кровотечение. Любые переломы опасны кровотечением в мышцы, окружающие сломанную кость. Что делать? · Не перемещать сломанную конечность без необходимости (угроза дополнительной травмы). · Нет ли кровотечения из раны при открытом переломе? Если есть, то, прежде чем приступить к дальнейшим действиям, следует остановить кровотечение и перевязать рану; · Не снимайте без необходимости одежду с травмированной конечности или разрежьте ее; · Обезбольте пострадавшего ); · Чтобы обездвижить конечность, наложите шину, сделав ее из доски, картона, веток, зонта, свернутых в трубку газет, скатанного одеяла и т.д. · Перед шинированием не изменяйте неестественного положения конечностей; · Положите мягкую прокладку между конечностью и шиной; старайтесь захватить шинированием суставы выше и ниже места перелома; прибинтуйте ногу или руку к шине туго, но так, чтобы пальцы не синели, не мерзли и не теряли чувствительности; · Положите холод к месту травмы на 15 - 20 минут; · Если материала для шины нет, привяжите сломанную ногу к здоровой, руку к туловищу и т.д. I. РАНЫ И КРОВОТЕЧЕНИЯ Кровотечение, шок. Артериальное кровотечение: более опасное; кровь алая; вытекает пульсирующей струей (фонтаном). Венозное кровотечение: скорость кровопотери меньше, чем при артериальном кровотечении; кровь темно-вишневая; стекает “ручьем”. Капиллярное кровотечение: слабое кровотечение, алая кровь (напр. порезанный палец). Паренхиматозное кровотечение: это кровотечение из внутренних органов, богатых сосудами (печень, селезенка); оно опасно тем, что не сразу распознается. При наличии раны или указаниях о травме живота, груди нарастает бледность кожи, слабость, учащается пульс. Что делать? При венозном и небольшом артериальном кровотечении поднять раненую конечность вверх, обработать кожу вокруг раны асептическим раствором, наложить на рану стерильную повязку, поверх нее – марлевый тампон, который следует туго прибинтовать к ране. При сильном артериальном кровотечении сперва провести временную остановку кровотечения пальцевым прижатием артерии, затем на конечность выше раны туго наложить кровоостанавливающий жгут, указав время его наложения. Только после этого обработать рану и наложить на нее повязку. Вместо жгута можно использовать подручные средства, исключая тонкие веревки, шнуры, проволоку, которые могут прорезать кожу и нанести дополнительную травму. Только после остановки кровотечения наложить на рану повязку. II. ОЖОГИ Причины термических ожогов: пожары, автомобильные аварии, детские шалости, неисправность электропроводки и приборов, нарушение правил хранения бензина и пр. Различают три степени ожога: При первой степени поражается поверхностный слой кожи – эпидермис. При ожогах второй степени кроме эпидермиса поражается и более глубокий слой кожи – дерма. Ожоги третьей степени разрушают все слои кожи и находящиеся под кожей мышцы, кости, другие ткани. I Степень ожога: боль; припухлость; краснота. II Степень ожога: боль; отек; волдыри. III Степень ожога: струп, обугливание; отслойка кожи; низкое давление; частый пульс; нарушения сознания и дыхания (шок!). Что делать? · -Оценить сознание, дыхание и пульс; при их отсутствии – сердечно-легочная реанимация с устройством; · -Интенсивное охлаждение холодной водой; все манипуляции на фоне интенсивного охлаждения; · -Вызвать помощь; · При ясном сознании и отсутствии рвоты – обильное щелочное питье, обезболивание; · -Закрыть поверхность ожога стерильной тканью, повязками; · -Обездвижить конечность (косынка, шина); · -Продолжить охлаждение; · -Подумать о госпитализации. · -Избегать переохлаждения в процессе транспортировки (укрыть!). Нельзя! · Прикладывать масло, маргарин, мази и бальзамы. Обрабатывать ожог спиртом, йодом, зеленкой и т.д. · Прокалывать, надрезать, удалять волдыри; удалять отслаивающуюся ткань, удалять из раны остатки одежды. Обрабатывать ожоговую рану едкими антисептическими растворами. · Откладывать вызов помощи; применять домашние средства; производить любые манипуляции в ожоговой ране; поить пострадавшего, если он без сознания. I. БОЛИ В СЕРДЦЕ Инфаркт миокарда. Прекращение поступления крови к сердечной мышце из-за закупорки или сужения коронарных сосудов приводит к омертвению части сердечной мышцы и неспособности сердца выполнять свою функцию «мотора». Признаки инфаркта: · сильная, постоянная, колющая, давящая или жгучая боль за грудиной; · боль может отдавать в шею, плечи, левую руку, челюсть; · Кроме того, может быть: · холодный пот; · тошнота; · слабость; · головокружение; · одышка; · страх, ощущение наступающей угрозы; · бледность кожи; · посинение губ и ногтей. Что делать? · успокойте больного, не покидайте его; · немедленно вызывайте «скорую» или доставьте больного в ближайшую больницу; · при признаках остановки сердца тотчас приступайте к проведению реанимации; · не пытайтесь уложить больного, находящего в сознании, если лежа ему трудно дышать или усиливается боль - придайте ему полусидячее положение; · расстегните стесняющую одежду; · обеспечьте доступ свежего воздуха; · дайте ему 1 таб. валидола или (лучше!) нитроглицерина под язык; · при выраженном волнении и страхе - 15 капель корвалола в 50 мл воды; · не давайте больному лекарств, выписанных для других людей; NB! Не пытайтесь поить больного без сознания или вкладывать ему в рот таблетки! I. ОБМОРОК Обморок – это внезапная, кратковременная потеря сознания, которая продолжается от нескольких секунд до нескольких минут. Причины обморока: эмоциональное напряжение, долгое стояние без движения, голод, сильная боль, жара, прием некоторых лекарств, нарушающих регуляцию тонуса сосудов. Признаки обморока – слабость, головокружение, бледная, влажная, холодная кожа. Возможны также потемнение в глазах, тошнота, слабый пульс, ослабленное дыхание. Эти признаки могут быть предвестниками потери сознания или появляться одновременно с ней. Что делать? · Убедитесь, что это не остановка сердца! (Проверьте дыхательные движения грудной клетки и пульс на сонной артерии; при их отсутствии – немедленное начало реанимации); · Несколько запрокиньте голову пациента назад, чтобы не нарушалась проходимость дыхательных путей для воздуха; · Расстегните стесняющую одежду, особенно, если она сдавливает шею; · Поднимите ноги лежащего больного под углом 20 – 30 градусов для дополнительного притока крови; · По возможности избегайте пользоваться нашатырным спиртом)! · Обеспечьте доступ свежего воздуха; · Вызывайте врача, если у пациента: а) ранее были обмороки, б) в течение 5 минут не восстанавливается сознание, в) возраст более 40 лет. Не пытайтесь поить больного без сознания или закладывать ему в рот какие-либо таблетки! Перегрев и тепловой удар. Причина: длительное пребывание при высокой температуре и повышенной влажности воздуха. Признаки перегрева: температура тела 37 - 40о С; бледная, влажная кожа; частый пульс; головная боль; тошнота; слабость; потливость; головокружение; обморок; мышечные спазмы. При длительной работе в условиях повышенной влажности риск перехода перегрева в тепловой удар увеличивается в зависимости от того, какова ощущаемая человеком жара: 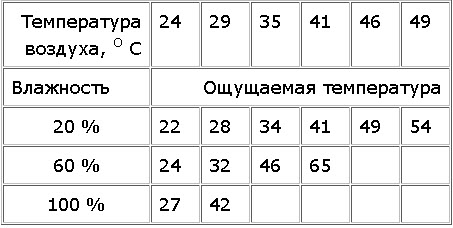 Признаки теплового удара: сухая, горячая кожа (прекращается потение!); температура тела 40о С и более; судороги и спазмы мышц; расширение зрачков; бред, галлюцинации, драчливость; обморок; расширение зрачков. Что делать? · Проверить сознание, дыхание, пульс – при их отсутствии начать реанимацию; · Перенести пострадавшего в прохладное место, дать доступ свежему воздуху; · Влажные, холодные обливания, обтирания, обернуть в мокрую простыню, обеспечить обдувание воздухом (вентилятор, обмахивание); если в сознании – холодная ванна; · Холод на паховые и подмышечные области ; · Слегка подсоленное питье, если он в сознании (1 ч. л. соли и 0,5 ч. л. соды на литр воды), пить по полстакана каждые 15 минут. · Не сбивать температуру аспирином! Не давать нюхать нашатырный спирт! · Прекратить интенсивно охлаждать, если: а) Вы передадите пациента “скорой помощи”, б) он придет в сознание, в) он начнет дрожать. I. СТРЕССОВЫЕ РЕАКЦИИ Эмоциональный стресс. Всякая авария вызывает более или менее выраженное нервное потрясение у пострадавших, виновников и свидетелей. Это проявляется в словесном и двигательном возбуждении; убегании с места происшествия, несмотря на полученную травму; чрезмерной агрессии к действительным и мнимым виновникам; приступы смеха или неудержимого рыдания; другие формы неадекватного поведения. Человек в состоянии эмоционального стресса может причинить повреждения себе или окружающим. Что делать? · Успокоить в сочувствующей, неназойливой форме; · Убедить и показать, что необходимые меры приняты и продолжают приниматься; · Занять несложным заданием по оказанию помощи; · Дать 30 - 45 капель корвалола в 50 мл воды; · В крайнем случае, при явной угрозе со стороны данного субъекта, допустимо физическое воздействие в виде удержания и фиксации. Помните, что многие меры физического воздействия впоследствии могут быть обращены против Вас в виде конкретного судебного иска! Старайтесь избегать их! Головная боль. Даже безопасная для жизни головная боль может нарушать скорость реакции водителя и пешехода, мешает сосредоточиться, вызывает потребность отдохнуть в тихом, затемненном помещении. Срочно обращайтесь к врачу, если головная боль: · возникла после травмы головы; · резкая, сильная, необычная; · сосредоточена в определенном месте головы; · продолжается день и более; · очень сильная, вызывающая боль и онемение шеи; · обычно бывает по утрам (признак очень низкого давления крови); · сопровождается звоном в ушах, тошнотой, слабостью, помутнением сознания и сонливостью, нарушениями зрения или речи; · возникает у беременной женщины. Что делать? · массаж шеи и волосистой части головы; · прикладывание холода к шее, области висков; · массаж с обеих сторон от ногтя большого пальца руки (Су Джок терапия); · аспирин 1 таб. после еды, запить не менее, чем стаканом воды; · анальгин 1 таб. · покой; · устранить источники шума (радио, телевизор и т.д.); · выключить яркий свет; · принять пищу, если Вы голодны; · горячие ножные ванны при возможности. На приеме у врача подробно описать характер, начало, тип боли (стреляющая, ноющая, пульсирующая и т.д.); что обычно усиливает или ослабляет боль; с какими другими признаками она сочетается. I. СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ Проводится при остановке кровообращения в результате тяжелой травмы, отравления, инфаркта, утопления и т.д. Признаки: Отсутствие сознания, дыхания, пульса на сонной артерии, широкие зрачки не реагирующие на свет. Что делать? Алгоритм реанимации: (более подробно - в первом выпуске!) Первый блок действий ( 3 - 5 сек) 1. Потрясти за плечо 2. Задать краткий вопрос о самочувствии 3. Вызвать помощь Второй блок действий ( 3 - 5 сек) 1. Повернуть на спину 2. Запрокинуть голову 3. Оценить дыхательные движения грудной клетки Третий блок действий ( 55 - 60 сек) 1. Если дыхание отсутствует, сделать 2 вдувания воздуха “рот в рот” или “рот в нос” 2. Оценить пульс на сонной артерии 3. Если пульса нет, начать массаж сердца в сочетании с искусственным дыханием Внимание! · Частота искусственного дыхания:12 в минуту. · Объем каждоговдоха:0,8 - 1,2 литра. · Частота массажных толчков: 80 - 100 в минуту. · Глубина сдавления грудной клетки: 4 - 5 см. · Соотношение дыхания и массажа: 2 : 15 (один спасатель) или 1 : 5 (два спасателя) I. ОТРАВЛЕНИЯ Вдыхание угарного газа. Может происходить при попадании выхлопных газов в салон автомобиля, при работах в запертом гараже с включенным двигателем автомобиля. В бытовых условиях – если закрыта печная труба при неполном сгорании топлива (голубые огоньки среди тлеющих углей). Так как пострадавший может испытывать такие ощущения, как головную боль, боль в груди, шум в ушах, слабость мышц, тошноту, рвоту, головокружение, двоение, туман в глазах, то отравление можно принять за простудное заболевание. Легкое отравление: Головная боль, нарушение зрения, снижение сознания. Среднее отравление: Упорная головная боль, звон в ушах, головокружение, тошнота, сонливость, раздражительность, отупение, замедленный или неритмичный пульс, бледная или красноватая кожа Тяжелое отравление: Судороги, кома, нарушение функций дыхания и кровообращения, приводящее к смерти. Что делать? · Вывести (вынести) пострадавшего на свежий воздух · успокоить его · послать за медицинской помощью · оставаться с пострадавшим · ослабить тесную одежду (особенно на шее) · оценить сознание, дыхание, пульс · при наличии признаков остановки кровообращения – искусственное дыхание “рот-устройство-рот”, непрямой массаж сердца. Вся первая помощь – только на свежем воздухе! Отравления Яд попадает в организм, проходя через рот и пищевод в желудок. Частые жертвы случайных отравлений – дети. Взрослые тоже могут получить случайное отравление, иногда прием ядов обусловлен попыткой самоубийства. Виды ядов. 1. Разъедающие яды. Отбеливатели, средства для полировки металла, средства от ржавчины, растворители для красок и лака, средства для прочистки канализации, охладители, удобрения, фотохимикаты. 2. Нефтеподобные вещества. Лак и мастика для пола, бензин, керосин, летучие вещества. 3. Другие вещества. Огромное количество как жидких, так и твердых веществ, куда входят и многие лекарства. Правила предосторожности при контакте с веществами, которые могут вызвать отравление. 1. Хранение. · храните лекарства в местах, недоступных для детей; · не перекладывайте лекарства в другую упаковку, не подписав ее; · не храните лекарств с истекшим сроком годности. 1. Прием лекарств. · перед приемом лекарства внимательно прочтите аннотацию к нему; · не завышайте прописанную врачом дозу, даже, если Вам кажется, что лекарство “не помогло”; · не принимайте лекарств, прописанных не Вам; · не принимайте лекарства на глазах у маленьких детей; · Давая ребенку лекарство, не обманывайте его, уверяя, что это “конфетка”. 1. Пользование бытовой химией. · Распыляйте ядовитые вещества только в проветриваемом помещении, не нарушайте прилагаемую инструкцию; · Не храните химикаты в посуде, предназначенной для пищевых продуктов; · Храните чистящие средства в закрытом ящике; · Выбрасывайте пустые упаковки из-под препаратов бытовой химии; · Осторожно пользуйтесь пестицидами. Признаки отравлений. · тошнота и рвота; · нарушение или затруднение дыхания; · понос, спазмы в желудке; · расширенные или суженные зрачки; · тупое, маскообразное выражение лица; · судороги мышц лица; · повышенное слюноотделение; · потливость; · нарушение внимания, бред, нарушение сознания; · изменения цвета кожи; · жжение во рту, горле, желудке; · слишком быстрый или медленный пульс; · кашель; · вздутие живота, урчание в животе; · головная боль; · мышечные спазмы; · судороги; · паралич; · потеря мышечного контроля; · неловкость движений; · ожоги и повреждения кожи; · необычный запах выдыхаемого воздуха; · изменение цвета мочи или стула; · нарушения слуха; · расстройства зрения. Косвенные признаки отравлений. · открытый шкафчик с лекарствами или бытовой химией; · разлитая жидкость, рассыпанные порошки или таблетки; · жидкость, порошок, таблетки во рту или на зубах пострадавшего; · пятна на одежде; · ожоги или отеки на руках или во рту; · необычный запах тела, одежды. Что делать? 1. Если пострадавший без сознания: · Вызвать помощь; · Расстегнуть воротник одежды, ослабить галстук; · Определить, нет ли признаков остановки кровообращения, при их наличии - немедленно начать реанимацию (глава VII, подробно - в первом выпуске); · Если есть или восстановились дыхание и пульс - повернуть пациента на левый бок («стабильное боковое положение» - см. первый выпуск), наблюдать за дыханием и пульсом. 1. Если он в сознании: · Промыть желудок (кроме отравлений едкими веществами и нефтепродуктами). · При отравлениях пищей выпить 1 упаковку энтеродеза (6.1), разведенную в 100 мл воды или 2 - 3 таб активированного угля (6.1). · Положить на левый бок (замедление всасывания яда в кровь). При отравлении едкими веществами и нефтепродуктами искусственное дыхание может быть опасным для спасающего! I. ПОРАЖЕНИЕ ГЛАЗ Травма глаза может наступить вследствие удара тупого предмета или это - проникающее ранение от удара острого колющего или режущего предмета. Признаки тупой травмы: · Боль в глазу; · Видимое кровотечение в глазу; · Плавающие пятна перед глазом или туман красноватого цвета. Признаки проникающего ранения глаза: · Боль в глазу; · Усиленное слезотечение; · Кровотечение; · Ухудшение зрения; · Рана глаза; · Отрыв или разрыв века. Что делать? · Промыть глаз водой; · При тупой травме - холод (1.2) к месту ушиба на 15 минут; · Закапать сульфацил натрия (1.3) 3 - 5 капель; · Осторожно закрыть глаз стерильной повязкой, сделанной из бинта (2.2); · При ранении глаза - закрыть его защитным колпачком, сделанным, например, из бумажного стаканчика; · Прификсировать повязку и колпачок бинтом (2.4)
__________________
Найрозумніша відповідь на дурне питання - мовчання *  * *
|
|
|


|
| 20 пользователя(ей) сказали cпасибо: | Bur (06.06.2012), DRAKO (24.05.2012), g4aleks (24.05.2012), hawk (25.05.2012), MadPes (24.05.2012), Mavr (24.05.2012), Milaya_Ginger (27.05.2012), Scarecrow (24.05.2012), Sergio (24.05.2012), SiD (12.07.2012), Stason-Tucson (24.05.2012), ta-tusia (24.05.2012), Tabbycat (24.05.2012), Vadon (24.05.2012), Vik-440 (24.05.2012), Vval (13.07.2012), ИгорьОК (24.05.2012), Мих@лыч (24.05.2012), Олегator (24.05.2012), ~Cherry~ (30.09.2012) |
| Метки |
| медпомощь на дороге |
|
|
 Похожие темы
Похожие темы
|
||||
| Тема | Автор | Раздел | Ответов | Последнее сообщение |
| Сумы Первая встреча Сумы!!!! | berimor | Сумы | 8 | 04.04.2012 08:57 |
| Первая клубная встреча 11.11.2007 в 12-00 дня!!! | Urik | Киев - Встречи | 8 | 12.11.2007 10:36 |
| Рекламные ссылки: |